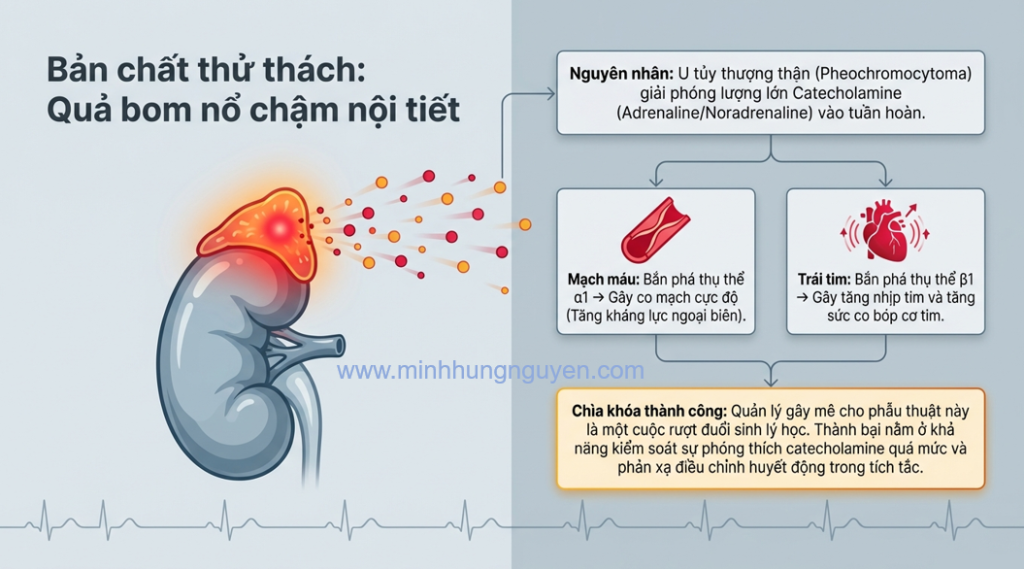
Quản lý gây mê cho phẫu thuật u tủy thượng thận (Pheochromocytoma) là một trong những thử thách lớn nhất trong gây mê nội tiết do sự biến động dữ dội của huyết động. Theo Clinical Anesthesia (10th Ed, 2025), chìa khóa thành công nằm ở việc kiểm soát sự phóng thích catecholamine quá mức.
Chúng ta sẽ cùng xây dựng bài viết chuyên sâu này bằng cách phân tích các giai đoạn then chốt. Điểm cốt lõi là sự phối hợp giữa chuẩn bị nội khoa kỹ lưỡng và phản xạ nhanh nhạy trong mổ. Dưới đây là các mục tiêu chuẩn bị tiền phẫu quan trọng theo tiêu chuẩn Roizen:
| Mục tiêu | Chỉ số đích |
| Huyết áp (BP) | < 160/90 mmHg trong ít nhất 24 giờ |
| Nhịp tim (HR) | 60 – 80 lần/phút (khi nghỉ) |
| Tình trạng dịch | Hồi phục thể tích tuần hoàn (Hematocrit giảm nhẹ) |
| Rối loạn nhịp | Không có ngoại tâm thu thất > 1 lần mỗi 5 phút |
Kiểm soát huyết động trong mổ và đối phó với Cơn bão Catecholamine:
Giai đoạn kịch tính nhất của cuộc phẫu thuật.
Theo Clinical Anesthesia (10th Ed, 2025), quản lý trong mổ u tủy thượng thận giống như một “cuộc rượt đuổi” về sinh lý học. Có hai thời điểm đối nghịch mà chúng ta phải đối mặt:
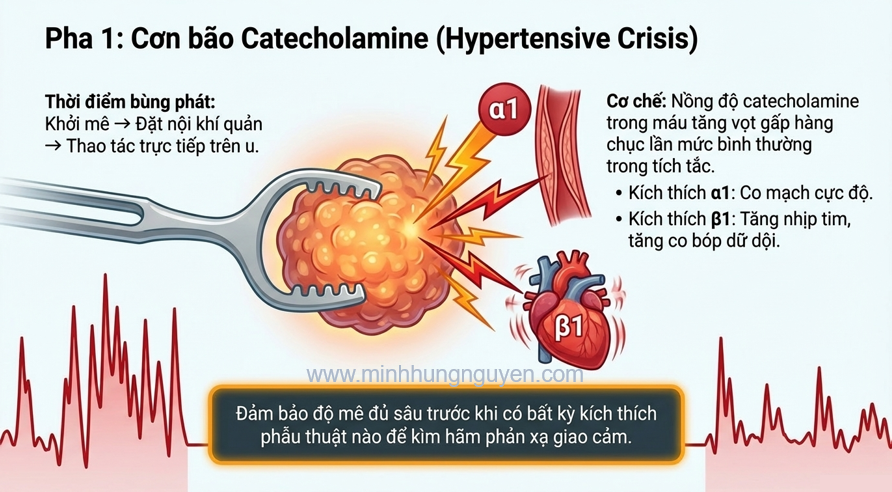
Giai đoạn tăng huyết áp kịch phát (Hypertensive Crisis)
Xảy ra khi khởi mê, đặt nội khí quản và đặc biệt là lúc phẫu thuật viên thao tác trực tiếp trên khối u. Lượng catecholamine giải phóng vào máu có thể tăng vọt gấp hàng chục lần bình thường.
-
Cơ chế: Kích thích receptor alpha_1 gây co mạch cực độ và receptor beta_1 gây tăng nhịp tim, tăng sức co bóp cơ tim.
-
Chiến lược xử trí: * Độ mê: Đảm bảo độ mê đủ sâu trước khi kích thích.
-
Thuốc kiểm soát: Sử dụng các thuốc hạ áp tác dụng cực nhanh (Short-acting).
-
Sodium Nitroprusside (SNP): Thuốc giãn mạch trực tiếp mạnh nhất.
-
Phentolamine: Chẹn alpha không chọn lọc, dùng liều bolus 1 – 5 mg.
-
Esmolol: Kiểm soát nhịp nhanh (Lưu ý: Chỉ dùng sau khi đã kiểm soát được huyết áp bằng thuốc giãn mạch).
-
Magie Sulfate (MgSO4): “Vũ khí” lợi hại giúp ức chế giải phóng catecholamine từ tủy thượng thận và giảm nhạy cảm của receptor.
-
-
Giai đoạn hạ huyết áp sâu (Profound Hypotension)
Ngay sau khi tĩnh mạch dẫn lưu khối u bị kẹp (Ligation), nguồn catecholamine ngoại sinh đột ngột biến mất.
-
Nguyên nhân: Sự kết hợp của việc mất “đòn bẩy” vận mạch nội sinh, tình trạng giãn mạch sau khi dùng thuốc chẹn alpha kéo dài, và thể tích tuần hoàn thường bị thiếu hụt trước đó.
-
Xử trí: Bù dịch tích cực (Bolus dịch tinh thể hoặc keo) và sử dụng các thuốc vận mạch như Norepinephrine hoặc Phenylephrine để duy trì tưới máu cơ quan.
Câu hỏi suy luận dành cho bạn:
Trong giai đoạn hạ huyết áp sau khi kẹp mạch máu u, nếu bệnh nhân đã được bù đủ dịch và dùng vận mạch liều cao nhưng huyết áp vẫn không cải thiện, bạn sẽ nghĩ đến việc bổ sung loại thuốc nào khác để hỗ trợ (gợi ý: liên quan đến trục nội tiết)?
-
Corticosteroid (e.g., Hydrocortisone)
-
Vasopressin
-
Canxi Clorua
ĐÁP ÁN: Vasopressin
Trong bối cảnh hạ huyết áp trơ (refractory hypotension) ngay sau khi kẹp mạch máu u tủy, thủ phạm thường gặp nhất là Hội chứng liệt mạch (Vasoplegia Syndrome).
-
Tại sao chọn Vasopressin? Sau một thời gian dài tiếp xúc với nồng độ catecholamine cực cao, các receptor alpha và beta thường bị “trơ” hoặc điều hòa xuống (down-regulation). Thêm vào đó, tác dụng của thuốc chẹn alpha tiền phẫu vẫn còn tồn tại. Khi đó, Vasopressin là “cứu cánh” vì nó tác động lên receptor V_1 ở mạch máu — một con đường hoàn toàn độc lập với hệ giao cảm.
-
Cách nhận diện: Nếu bạn đã bù đủ dịch và dùng Norepinephrine liều cao mà huyết áp vẫn không lên, đó là lúc hệ thống mạch máu cần một cơ chế co mạch khác.
Biến chứng hậu phẫu & Hồi sức (Postoperative Care)
Sau khi cuộc mổ kết thúc thành công, bệnh nhân vẫn chưa thực sự “an toàn”. Có hai vấn đề lớn mà bác sĩ hồi sức cần đặc biệt lưu tâm:
Hạ đường huyết (Hypoglycemia)
Đây là biến chứng thường bị bỏ sót nhưng rất nguy hiểm.
-
Cơ chế: Khi có u, catecholamine ức chế giải phóng Insulin. Ngay sau khi cắt u, sự ức chế này mất đi, kết hợp với nồng độ Insulin tăng vọt để phản ứng với tình trạng tăng đường huyết trước đó, dẫn đến hạ đường huyết nặng.
-
Xử trí: Theo dõi đường huyết mao mạch mỗi 1-2 giờ và truyền Glucose duy trì.
Hạ huyết áp kéo dài
Dù đã ra khỏi phòng mổ, tình trạng liệt mạch hoặc thiếu hụt thể tích tuần hoàn vẫn có thể tiếp diễn. Cần duy trì theo dõi huyết áp động mạch xâm lấn (IBP) ít nhất 24-48 giờ tại đơn vị hồi sức tích cực (ICU).
Để tổng kết lại kiến thức chuyên sâu này, chúng ta hãy thử phân tích một tình huống cụ thể:
Giả sử sau mổ 4 giờ tại ICU, bệnh nhân xuất hiện tình trạng lơ mơ, vã mồ hôi, mặc dù huyết áp vẫn đang được duy trì ổn định bằng vận mạch liều thấp. Theo bạn, chỉ số cận lâm sàng nào là ưu tiên hàng đầu cần kiểm tra ngay lúc này để loại trừ nguyên nhân nguy hiểm nhất?
-
Điện giải đồ (Kiểm tra Kali máu)
-
Đường huyết mao mạch (Glucose)
-
Hemoglobin (Kiểm tra xuất huyết nội)
Chọn 2 là chính xác.
Hạ đường huyết sau mổ u tủy thượng thận là một “cạm bẫy” nguy hiểm vì các triệu chứng như vã mồ hôi, lơ mơ rất dễ bị nhầm lẫn với tình trạng thiếu dịch, tác dụng phụ của thuốc mê hoặc suy tuần hoàn.
TỔNG KẾT
CƠ CHẾ “REBOUND” INSULIN: TẠI SAO BỆNH NHÂN ĐỔ GỤC?
Theo tài liệu mới nhất, sự biến động chuyển hóa sau cắt u tủy thượng thận diễn ra như sau:
-
Tiền phẫu: Nồng độ Catecholamine cực cao gây ức chế tế bào beta đảo tụy (thông qua receptor alpha_2), làm giảm tiết Insulin và kích thích phân giải Glycogen. Bệnh nhân thường ở trạng thái tăng đường huyết.
-
Hậu phẫu: Ngay sau khi khối u bị loại bỏ, “phanh” ức chế Insulin mất đi. Tuyến tụy phản ứng bằng cách giải phóng một lượng lớn Insulin vào máu (Insulin rebound).
-
Hậu quả: Insulin tăng vọt trong khi nguồn dự trữ Glycogen đã cạn kiệt, dẫn đến hạ đường huyết nặng.
Lưu ý lâm sàng: Các thuốc chẹn Beta (beta-blockers) dùng tiền phẫu có thể làm che lấp các dấu hiệu thần kinh thực vật của hạ đường huyết (như nhịp nhanh), khiến việc chẩn đoán chỉ dựa vào lâm sàng trở nên rất khó khăn.
TỔNG KẾT: QUY TRÌNH “VÀNG” TRONG GÂY MÊ HỒI SỨC U TỦY THƯỢNG THẬN
Hệ thống lại các điểm mấu chốt cho độc giả:
| Giai đoạn | Hành động ưu tiên (Gold Standard) |
| Chuẩn bị (Pre-op) | Luôn luôn chẹn alpha trước beta. Mục tiêu Roizen: BP < 160/90 mmHg. |
| Khởi mê (Induction) | Đảm bảo độ mê sâu (MAC} > 1.2) trước khi đặt nội khí quản. Sẵn sàng thuốc hạ áp cực nhanh (SNP/Esmolol). |
| Kẹp mạch (Ligation) | Ngừng thuốc hạ áp, bù dịch nhanh, chuẩn bị vận mạch (Norepinephrine/Vasopressin). |
| Hồi sức (Post-op) | Theo dõi Glucose mỗi 1-2h. Duy trì IBP để kiểm soát huyết áp động mạch. |
LỜI KHUYÊN DÀNH CHO BÁC SĨ TRẺ VÀ SINH VIÊN CHUYÊN NGÀNH GM.
Quản lý một ca u tủy thượng thận không chỉ là dùng thuốc, mà là nghệ thuật dự báo.
-
Đừng đợi huyết áp tăng mới dùng thuốc hạ áp: Hãy trao đổi chặt chẽ với phẫu thuật viên để biết khi nào họ bắt đầu chạm vào u.
-
Đừng đợi huyết áp tụt mới bù dịch: Phải bù dịch chủ động ngay khi bắt đầu thắt tĩnh mạch u.
XEM THÊM PODCAST CHỦ ĐỀ NÀY TẠI ĐÂY.
MINH HÙNG. NGUYỄN
TÀI LIỆU THAM KHẢO:
- CLINICAL ANESTHESIA 10th ed (2025).
LƯU Ý QUAN TRỌNG: BÀI VIẾT MANG TÍNH CHẤT THAM KHẢO CHO NHÂN VIÊN Y TẾ. HÃY DỰA TRÊN TÌNH HUỐNG LÂM SÀNG THỰC TẾ VÀ BÁC SĨ ĐỨNG CA MỔ ĐỂ QUYẾT ĐỊNH CAN THIỆP TRÊN TINH THẦN CÁ THỂ HÓA TÌNH HUỐNG ĐIỂN HÌNH.