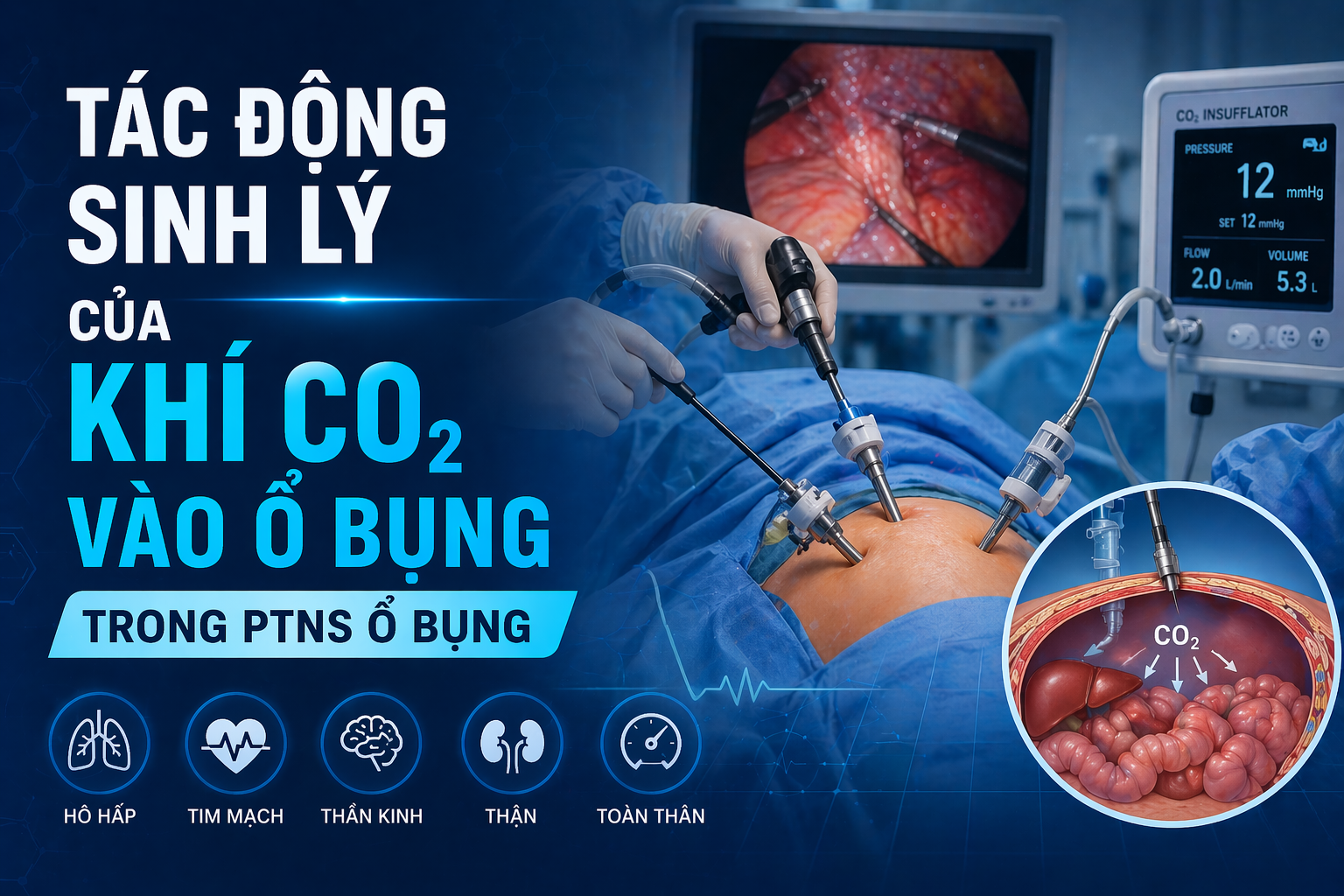
Tổng quan về những tác động của việc bơm khí CO2 vào ổ bụng trong phẫu thuật nội soi tiêu hóa
Trong phẫu thuật nội soi, việc bơm hơi ổ bụng bằng khí CO2 là cần thiết để tạo không gian phẫu thuật, nhưng nó dẫn đến những thay đổi sinh lý đáng kể:
- Hệ hô hấp: Áp lực trong ổ bụng tăng đẩy cơ hoành lên phía đầu, làm giảm dung tích cặn chức năng (FRC) và độ giãn nở của phổi (compliance). Điều này thường dẫn đến tăng áp lực đường thở đỉnh (PIP) và nguy cơ xẹp phổi. Ngoài ra, sự hấp thụ CO2 qua phúc mạc gây ra tình trạng tăng CO2 máu, buộc bác sĩ gây mê phải điều chỉnh thông khí để tránh toan hô hấp.
- Hệ tim mạch: Bơm hơi ổ bụng làm tăng sức cản mạch hệ thống (SVR) và có thể làm giảm cung lượng tim (CO) do cản trở máu tĩnh mạch trở về tim.
- Tư thế bệnh nhân: Phẫu thuật bụng dưới thường yêu cầu tư thế Trendelenburg (đầu thấp), điều này giúp đẩy các tạng ra khỏi vùng phẫu thuật nhưng lại làm tăng áp lực nội sọ và nhãn áp, đồng thời làm trầm trọng thêm tình trạng giảm FRC.
Chúng ta sẽ bắt đầu bằng việc đi sâu vào các thay đổi sinh lý cốt lõi khi bơm khí CO2 vào ổ bụng (pneumoperitoneum). Đây là “chìa khóa” để bạn hiểu tại sao chúng ta phải điều chỉnh các thông số máy thở và theo dõi sát huyết động trong suốt ca mổ.
I. Cơ chế hấp thụ CO2 và tăng CO2 máu (Hypercapnia)
Khí CO2 được bơm vào ổ bụng không chỉ tạo không gian phẫu thuật mà còn khuếch tán qua phúc mạc vào hệ tuần hoàn.
-
Cơ chế hấp thụ: CO2 là loại khí có tính hòa tan cao, dễ dàng đi qua màng phúc mạc vào máu. Quá trình này làm tăng tổng lượng CO2 sản sinh (VCO2) mà cơ thể cần phải đào thải.
-
Điểm bão hòa: Sự hấp thụ CO2 thường đạt đến mức bình ổn (plateau) sau khoảng 15–30 phút bơm hơi ổn định.
-
Hậu quả: Nếu thông khí phút (minute ventilation) không được tăng cường để bù đắp, PaCO2 sẽ tăng vọt, dẫn đến toan hô hấp.
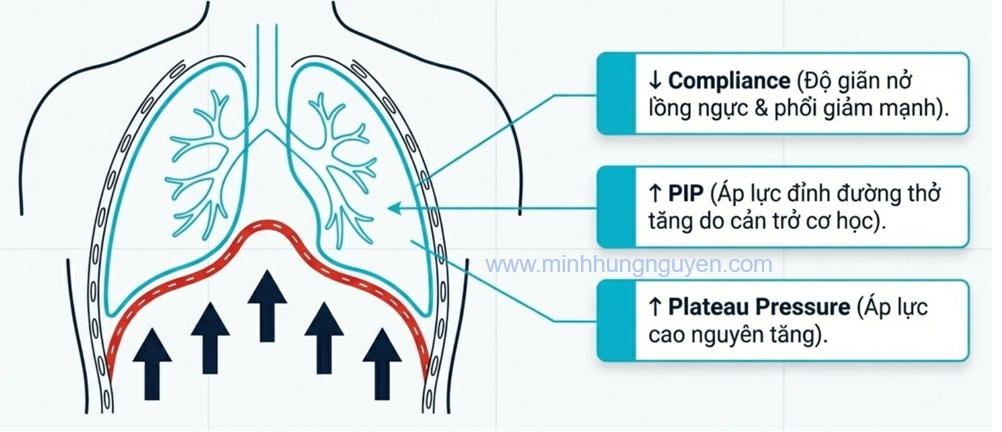
II. Thay đổi hệ hô hấp: Cơ học phổi bị chèn ép.
Việc tăng áp lực trong ổ bụng (IAP) trực tiếp đẩy cơ hoành lên phía đầu, gây ra một chuỗi các biến đổi:
-
Giảm độ giãn nở (Compliance): Áp lực ổ bụng tăng làm giảm độ giãn nở của cả lồng ngực và phổi, dẫn đến tăng áp lực đường thở đỉnh (PIP và áp lực cao nguyên (Plateau pressure).
- Giảm dung tích cặn chức năng (FRC): Sự chèn ép làm các phế nang ở vùng thấp bị xẹp (atelectasis), gây ra tình trạng bất tương xứng thông khí/tưới máu (V/Q mismatch) và tăng phân suất shunt.
- Nguy cơ giảm oxy máu: Tình trạng xẹp phổi kết hợp với việc giảm FRC làm bệnh nhân dễ bị tụt SpO2 nhanh chóng, đặc biệt là ở những bệnh nhân béo phì hoặc có bệnh phổi tắc nghẽn mãn tính (COPD).
III. Thay đổi hệ tim mạch: Thử thách cho sức co bóp cơ tim
Bơm hơi ổ bụng tác động đến tim mạch thông qua cả cơ chế thần kinh và cơ học:
-
Tăng sức cản mạch hệ thống (SVR): Áp lực ổ bụng chèn ép các mạch máu lớn và sự kích thích hệ giao cảm do tăng CO2 máu làm tăng SVR đáng kể. Điều này làm tăng hậu gánh và công cơ tim.
-
Thay đổi cung lượng tim (CO):
* Ở áp lực thấp (< 10 mmHg): CO có thể tăng nhẹ do máu từ tĩnh mạch tạng bị đẩy về tim (tăng tiền gánh).
* Ở áp lực cao (> 15 mmHg): CO thường giảm do chèn ép tĩnh mạch chủ dưới, làm giảm lượng máu trở về tim.
- Phản xạ nhịp chậm: Động tác căng giãn phúc mạc đột ngột có thể kích hoạt dây thần kinh phế vị, gây ra các phản xạ nhịp chậm nghiêm trọng, thậm chí ngừng tim.
IV. Ảnh hưởng của tăng CO2 máu lên các cơ quan hệ thống
Khi PaCO2 tăng cao (> 45-50 mmHg), nó tác động trực tiếp lên nhiều cơ quan:
1. Tim: Gây giãn mạch vành nhưng lại làm giảm sức co bóp cơ tim trực tiếp.
2. Phổi: Gây co mạch phổi, có thể làm trầm trọng thêm tình trạng tăng áp lực động mạch phổi.
3. Hệ thần kinh trung ương: Gây giãn mạch não, làm tăng lưu lượng máu não và áp lực nội sọ (ICP).
4. Thận: Thận phản ứng bằng cách tăng tái hấp thu bicarbonate để bù trừ toan hô hấp.
TƯ THẾ BỆNH NHÂN
1. Tác động lên áp lực nội sọ (ICP)
Ngoài việc trọng lực làm dồn tạng bụng lên phía trên, tư thế đầu thấp còn gây ra:
-
Ứ trệ tĩnh mạch: Trọng lực làm giảm dòng máu tĩnh mạch trở về từ tĩnh mạch cảnh, gây phù nề các mô vùng đầu mặt cổ và tăng thể tích máu não.
-
Giãn mạch não: Khí CO2 là một chất giãn mạch não rất mạnh. Khi PaCO2 tăng do hấp thụ từ ổ bụng, lưu lượng máu não tăng lên, càng làm trầm trọng thêm tình trạng tăng ICP.
2. Tác động lên hô hấp và oxy hóa máu
Sự sụt giảm FRC (Dung tích cặn chức năng) trong bối cảnh này không chỉ là con số, nó dẫn đến:
-
Xẹp phổi vùng thấp (Atelectasis): Áp lực từ tạng bụng làm các phế nang ở vùng thấp của phổi bị đóng lại hoàn toàn.
-
Shunt phổi: Máu vẫn chảy qua các vùng phổi bị xẹp nhưng không được trao đổi khí, dẫn đến giảm PaO2 trên lâm sàng.
Chiến lược quản lý thông khí
Với những thay đổi sinh lý phức tạp này, bác sĩ gây mê không thể chỉ giữ nguyên các thông số máy thở như trong phẫu thuật hở. Chúng ta cần một chiến lược “thông khí bảo vệ phổi” (Protective Ventilation).
Theo bạn, để đối phó với tình trạng tăng PIP (áp lực đường thở đỉnh) và nguy cơ xẹp phổi trong khi vẫn phải đào thải lượng lớn CO2, chúng ta nên ưu tiên điều chỉnh thông số nào sau đây trước tiên:
-
Tăng Thể tích nhát bóp (Tidal Volume – Vt) thật cao để “thổi” bay CO2.
-
Tăng Tần số thở (Respiratory Rate – f) để tăng thông khí phút mà không làm tăng quá mức áp lực phế nang.
-
Sử dụng PEEP (Positive End – Expiratory Pressure) phù hợp để giữ phế nang luôn mở.
Lựa chọn sử dụng PEEP của bạn rất chính xác và phản ánh đúng xu hướng bảo vệ phổi hiện đại trong gây mê hồi sức.
Trong bối cảnh phẫu thuật nội soi, PEEP không chỉ đơn thuần là một thông số mà là một “công cụ” chiến lược:
1. Tại sao PEEP lại là “cứu cánh”?
Khi tạng bụng đẩy cơ hoành lên, các phế nang ở vùng thấp (vùng phụ thuộc) bị xẹp lại (atelectasis).
-
Cơ chế: PEEP giúp duy trì một áp lực dương cuối kỳ thở ra, ngăn không cho các phế nang này đóng sập lại.
-
Lợi ích: Cải thiện dung tích cặn chức năng (FRC), giảm shunt phổi và nhờ đó cải thiện tình trạng oxy hóa máu (PaO2).
-
Mức PEEP thường dùng: Thông thường dao động từ 5–10 cm H2O.
2. Nghiệm pháp huy động phế nang (Recruitment Maneuvers – RM)
Chỉ dùng PEEP đôi khi là chưa đủ để “mở” các phế nang đã bị xẹp từ trước. Bác sĩ thường thực hiện các nghiệm pháp huy động (ví dụ: giữ áp lực đường thở ở mức 30–40 cm H2O trong vòng 20–40 giây) để mở các phế nang, sau đó mới dùng PEEP để “giữ” chúng không bị xẹp lại.
3. Sự đánh đổi về huyết động (The Hemodynamic Trade-off)
Đây là phần “chuyên sâu” mà một bác sĩ lâm sàng cần lưu ý. PEEP làm tăng áp lực trong lồng ngực:
-
Giảm tiền gánh: Áp lực lồng ngực cao cản trở máu tĩnh mạch trở về tim.
-
Tác động cộng hưởng: Hãy nhớ rằng việc bơm hơi ổ bụng vốn dĩ đã có thể làm giảm cung lượng tim (CO) do chèn ép tĩnh mạch chủ dưới. Khi kết hợp thêm PEEP cao, bệnh nhân rất dễ bị tụt huyết áp đột ngột.
Quản lý thông khí phút để đào thải CO2
Bên cạnh việc dùng PEEP để cải thiện oxy hóa, chúng ta vẫn phải giải quyết bài toán đào thải CO2 đang tăng cao. Để tăng thông khí phút (VE = Vt × f) mà không làm tăng quá mức áp lực đỉnh (PIP), chiến lược ưu tiên thường là tăng tần số thở (f) thay vì tăng quá mức thể tích nhát bóp (Vt).
Câu hỏi dành cho bạn:
Giả sử bạn đang mổ cho một bệnh nhân lớn tuổi, có tiền sử suy tim nhẹ. Sau khi bơm hơi ổ bụng và đặt tư thế Trendelenburg, bạn cài đặt PEEP 8 cmH2O. Ngay lập tức, huyết áp bệnh nhân tụt từ 120/80 xuống 85/50 mmHg.
Theo kinh nghiệm lâm sàng của bạn (hoặc suy luận từ cơ chế trên), bước xử trí ưu tiên nào về mặt dịch truyền hoặc vận mạch sẽ phù hợp nhất để duy trì huyết động mà vẫn giữ được hiệu quả của PEEP?
-
Truyền dịch nhanh (Bolus) để tăng thể tích tuần hoàn, bù đắp cho sự sụt giảm tiền gánh.
-
Dùng thuốc co mạch (như Phenylephrine hoặc Ephedrine) để nâng huyết áp ngay lập tức.
-
Xả bớt khí CO2 trong ổ bụng để giảm áp lực tạm thời.
Bạn sẽ ưu tiên hướng nào? (Có thể chọn kết hợp).
1. Phân tích huyết động học (Hemodynamic Profiling)
Huyết áp tụt ở đây là hệ quả của việc giảm Tiền gánh (do PEEP và áp lực ổ bụng chèn ép tĩnh mạch chủ) kết hợp với tình trạng Suy tim nhẹ có sẵn.
-
Phenylephrine (Alpha-1 agonist): Làm co mạch mạnh, tăng SVR (sức cản mạch hệ thống). Thuốc này nâng huyết áp rất nhanh nhưng có thể gây phản xạ nhịp chậm và làm tăng hậu gánh, điều này đôi khi không có lợi cho một trái tim đang suy.
-
Ephedrine (Alpha & Beta agonist): Vừa làm co mạch, vừa tăng sức co bóp cơ tim và tăng nhịp tim. Điều này giúp cải thiện cung lượng tim (CO) trực tiếp hơn.
2. Sự phối hợp giữa thuốc và dịch truyền
Mặc dù thuốc co mạch giải quyết được “con số” trên máy theo dõi, nhưng gốc rễ của vấn đề là sự sụt giảm lượng máu trở về tim.
-
Trong gây mê hiện đại, chúng ta thường áp dụng chiến lược “Preload optimization” (Tối ưu hóa tiền gánh).
-
Một liều dịch truyền nhỏ (fluid bolus) phối hợp với thuốc co mạch thường mang lại sự ổn định bền vững hơn là chỉ dùng thuốc đơn thuần.
Quản lý các biến chứng đặc thù.
Khi đã ổn định được huyết động và thông khí, chúng ta cần cảnh giác với các biến chứng “đặc sản” của phẫu thuật nội soi tiêu hóa. Một trong những biến chứng nguy hiểm nhất là Thuyên tắc khí CO2 (Gas Embolism).
Biến chứng này xảy ra khi khí CO2 lọt trực tiếp vào các mạch máu bị tổn thương hoặc các xoang tĩnh mạch trong ổ bụng.
Câu hỏi dành cho bạn:
Dấu hiệu lâm sàng sớm nhất và nhạy nhất trên các phương tiện theo dõi (monitor) giúp bác sĩ gây mê nhận diện một cơn thuyên tắc khí CO2 cấp tính là gì?
-
Huyết áp tụt đột ngột.
-
EtCO2 (khí carbonic cuối kỳ thở ra) giảm đột ngột và mất dạng đồ thị.
-
SpO2 giảm sâu.
Theo bạn, thông số nào sẽ thay đổi đầu tiên khi có một lượng khí lớn lọt vào buồng tim phải?
Lựa chọn của bạn hoàn toàn chính xác. Giảm EtCO2 đột ngột chính là dấu hiệu cảnh báo sớm và nhạy nhất của thuyên tắc khí CO2 trên monitor.
Tại sao EtCO2 lại giảm đột ngột?
Chúng ta hãy cùng phân tích cơ chế này vì nó rất quan trọng cho các bác sĩ lâm sàng:
-
Tắc nghẽn cơ học: Khi bọt khí CO2 lọt vào buồng tim phải và động mạch phổi, chúng tạo ra một “khối khóa khí” (airlock), ngăn cản dòng máu từ tim lên phổi.
-
Khoảng chết phế nang (Alveolar dead space): Lúc này, phế nang vẫn được thông khí (máy thở vẫn bơm khí vào) nhưng không có máu đến để trao đổi. Vì không có sự trao đổi khí, CO2 từ máu không thể đi vào phế nang để thải ra ngoài, dẫn đến nồng độ CO2 cuối kỳ thở ra (EtCO2) sụt giảm nghiêm trọng.
-
Dạng đồ thị: Trên monitor, bạn sẽ thấy đường biểu diễn capnography thấp xuống hoặc mất hẳn dạng hình hộp đặc trưng.
Tràn khí màng phổi (pneumothorax), tràn khí trung thất (pneumomediastinum) và tràn khí dưới da là những biến chứng “ngoài ý muốn” nhưng có thể giải thích được bằng giải phẫu học và sinh lý áp lực.
1. Con đường “di cư” của khí CO2
Khí CO2 từ ổ bụng có thể đi lên lồng ngực qua 3 con đường chính:
-
Các lỗ tự nhiên của cơ hoành: Khí đi dọc theo các cấu trúc xuyên qua cơ hoành như thực quản hoặc động mạch chủ để vào trung thất, sau đó có thể vỡ vào khoang màng phổi.
-
Khiếm khuyết cơ hoành: Các lỗ hổng bẩm sinh hoặc tổn thương trong quá trình phẫu thuật (đặc biệt là phẫu thuật vùng cao như nối vị tràng, cắt tâm vị).
-
Phế nang bị vỡ: Áp lực đường thở cao (do giảm độ giãn nở phổi) có thể gây vỡ các phế nang, khí thoát ra đi ngược vào mô kẽ và trung thất.
2. Nhận diện trên lâm sàng
Bác sĩ gây mê cần nhạy bén với các thay đổi sau:
-
Tăng đột ngột áp lực đường thở (PIP): Do phổi bị chèn ép thêm từ phía màng phổi.
-
Tăng EtCO2 kéo dài: Khác với thuyên tắc khí (gây giảm EtCO2), khí CO2 ở màng phổi vẫn tiếp tục được hấp thụ vào máu, làm EtCO2 tăng cao khó kiểm soát dù đã tăng thông khí.
-
Dấu hiệu “lép bép” (Crepitus): Sờ thấy khí dưới da ở vùng cổ, ngực hoặc mặt.
3. Xử trí: Bình tĩnh và có hệ thống
Khi nghi ngờ có khí lọt lên lồng ngực:
-
Thông báo cho phẫu thuật viên: Ngừng bơm hơi hoặc giảm áp lực ổ bụng (IAP) xuống mức tối thiểu (8–10 mmHg).
-
Điều chỉnh máy thở: Tăng nồng độ FiO2, sử dụng PEEP cẩn thận.
-
Xác định mức độ: Nếu chỉ là tràn khí nhẹ và huyết động ổn định, khí CO2 (với tính hòa tan cao) thường sẽ tự hấp thụ sau 30-60 phút. Nếu có dấu hiệu chèn ép tim (tràn khí màng phổi áp lực), cần chọc hút hoặc dẫn lưu ngay.
Tổn thương thần kinh và phù nề đường thở: Các rủi ro do tư thế và thời gian mổ kéo dài.
Chúng ta sẽ đi sâu vào những rủi ro thầm lặng nhưng cực kỳ nguy hiểm trong phẫu thuật nội soi kéo dài: tổn thương thần kinh do tư thế và phù nề đường thở. Chúng ta cùng phân tích cơ chế và cách dự phòng, kèm theo các câu hỏi thảo luận nhé.
1. Tổn thương thần kinh ngoại biên
Trong phẫu thuật tiêu hóa dưới (như cắt đại trực tràng), sự kết hợp giữa tư thế Trendelenburg và tư thế sản khoa (Lithotomy) tạo ra áp lực lớn lên các dây thần kinh:
-
Đám rối cánh tay (Brachial Plexus): Nếu sử dụng giá đỡ vai (shoulder braces) không đúng cách hoặc đặt quá xa về phía ngoài, chúng có thể chèn ép trực tiếp vào đám rối thần kinh. Việc dang tay quá 90º cũng làm tăng nguy cơ kéo căng đám rối.
-
Thần kinh mác chung (Common Peroneal Nerve): Đây là tổn thương hay gặp nhất ở tư thế sản khoa. Dây thần kinh bị chèn ép giữa cổ xương mác và giá đỡ chân (stirrups).
-
Thần kinh đùi và thần kinh bịt: Có thể bị tổn thương do gập háng quá mức hoặc kéo căng cơ quá đà trong thời gian dài.
2. Phù nề đường thở và vùng mặt
Tư thế đầu thấp kéo dài kết hợp với việc bù dịch làm tăng áp lực tĩnh mạch vùng đầu mặt cổ:
-
Cơ chế: Trọng lực ngăn cản dòng máu tĩnh mạch trở về, gây phù nề niêm mạc đường hô hấp trên (thanh quản, lưỡi, hầu họng) và kết mạc mắt (chemosis).
-
Hệ quả: Bệnh nhân có nguy cơ bị tắc nghẽn đường thở sau khi rút ống nội khí quản, ngay cả khi ca mổ diễn ra suôn sẻ về mặt phẫu thuật.
Câu hỏi thảo luận: Giả sử bạn vừa kết thúc một ca phẫu thuật nội soi đại tràng kéo dài 6 tiếng trong tư thế Trendelenburg sâu. Trước khi quyết định rút ống nội khí quản, bạn thực hiện “Cuff Leak Test” (xả bóng chèn và kiểm tra rò rỉ khí quanh ống).
Nếu bạn xả bóng chèn nhưng không nghe thấy tiếng khí rò rỉ qua miệng bệnh nhân khi máy thở bóp, điều này gợi ý tình trạng gì và bạn nên xử trí như thế nào để đảm bảo an toàn?
-
Đường thở thông thoáng, có thể rút ống ngay.
-
Niêm mạc thanh quản đang phù nề nặng, chưa nên rút ống.
-
Chỉ cần hút sạch đờm dãi là có thể rút ống.
Bạn chọn phương án nào?
Lựa chọn số 2 của bạn rất chính xác! Khi xả bóng chèn mà không nghe thấy tiếng khí rò rỉ (Cuff leak test âm tính), điều đó có nghĩa là tình trạng phù nề niêm mạc thanh quản nặng đến mức nó đã “tự chèn” khít lấy ống nội khí quản.
Rút ống lúc này là một sai lầm nguy hiểm vì đường thở có thể đóng sập ngay lập tức do co thắt hoặc phù nề tiến triển, dẫn đến suy hô hấp cấp.
1. Ý nghĩa lâm sàng của Test rò rỉ khí
-
Cơ chế: Bình thường, khi xả bóng, sẽ có một khoảng trống giữa ống và thành khí quản để khí đi qua.
-
Kết quả: Nếu không có khí rò rỉ, áp lực phù nề đang rất cao. Điều này thường gặp sau các ca mổ nội soi tiêu hóa kéo dài ở tư thế Trendelenburg sâu (đầu thấp) do ứ trệ tuần hoàn vùng cổ.
2. Xử trí khi Test thất bại
Khi gặp tình huống này, chúng ta cần:
-
Trì hoãn rút ống: Tiếp tục an thần và thông khí cơ học.
-
Thay đổi tư thế: Đưa bệnh nhân về tư thế đầu cao (Reverse Trendelenburg) để hỗ trợ dẫn lưu tĩnh mạch, giúp giảm phù nề nhanh hơn.
-
Sử dụng Corticosteroid: Tiêm tĩnh mạch (ví dụ: Dexamethasone 4-8mg) để giảm phản ứng viêm và phù nề niêm mạc.
-
Đánh giá lại: Thường sau 4–6 giờ hoặc sáng hôm sau mới làm lại test.
MINH HÙNG. NGUYỄN
Tài liệu tham khảo: Miller’s Anesthesia Review 2024.