Quản lý gây mê cho bệnh nhân chấn thương sọ não (TBI) không chỉ đơn thuần là duy trì trạng thái vô cảm, mà là một chiến lược hồi sức thần kinh (Neuroresuscitation) nhằm tối ưu hóa áp lực tưới máu và ngăn ngừa tổn thương não thứ phát.
- 1. Mục tiêu cốt lõi: Ngăn ngừa tổn thương não thứ phát
- 2. Cơ sở sinh lý bệnh nâng cao (Cập nhật Barash 2025)
- 3. Theo dõi lâm sàng và cận lâm sàng
- 4. Liệu pháp Thẩm thấu (Osmotic Therapy)
- 5. Hồi sức sau mổ và Kiểm soát biến chứng
- 6. Theo dõi Thần kinh Đa thông số (Multimodal Monitoring)
- 1. Tiêu chuẩn cai máy và Rút ống nội khí quản
- 2. Tiên lượng bằng Thang điểm GOS (Glasgow Outcome Scale)
1. Mục tiêu cốt lõi: Ngăn ngừa tổn thương não thứ phát
Tổn thương não được chia làm hai giai đoạn:
-
Tổn thương nguyên phát: Xảy ra ngay tại thời điểm chấn thương (vỡ xương sọ, dập não, xuất huyết).
-
Tổn thương thứ phát: Xảy ra vài giờ đến vài ngày sau đó do các yếu tố hệ thống. Đây là mục tiêu chính của bác sĩ gây mê hồi sức.
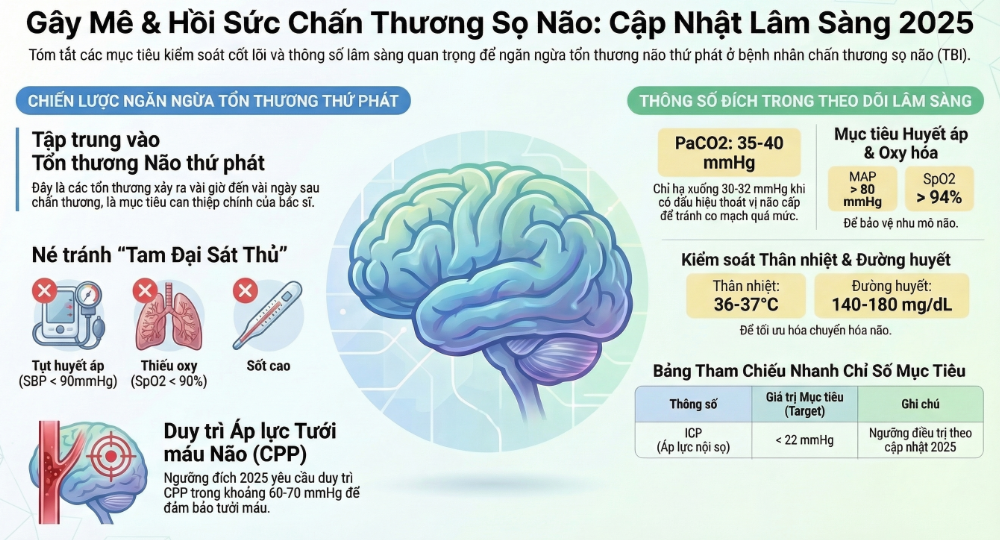
Các yếu tố “Tam đại sát thủ” cần tránh:
-
Tụt huyết áp: Chỉ một đợt tụt huyết áp (SBP < 90 mmHg hoặc MAP < 65 mmHg) cũng làm tăng gấp đôi tỷ lệ tử vong.
-
Thiếu oxy máu: PaO2 < 60 mmHg làm trầm trọng thêm tình trạng phù não.
-
Rối loạn CO2: Tăng CO2 gây giãn mạch não làm tăng áp lực nội sọ (ICP), trong khi hạ CO2 quá mức gây co mạch não dẫn đến thiếu máu cục bộ.
2. Cơ sở sinh lý bệnh nâng cao (Cập nhật Barash 2025)
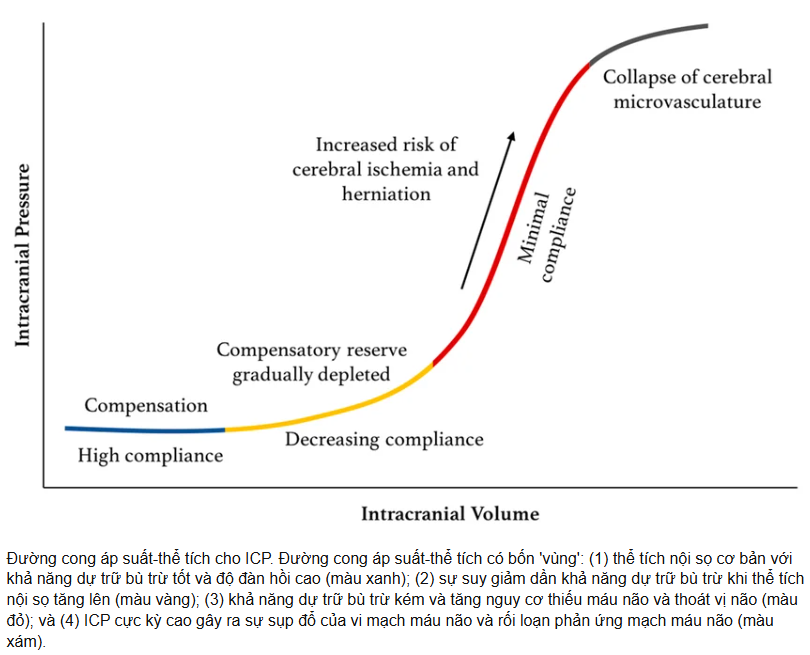
Thuyết Monro-Kellie và Sự tuân thủ của não (Compliance)
Hộp sọ là một khoang kín với thể tích không đổi gồm: Nhu mô não (80%), Máu (10%) và Dịch não tủy (10%). Khi có thêm khối choán chỗ (máu tụ, phù não), cơ chế bù trừ bằng cách đẩy dịch não tủy và máu tĩnh mạch ra ngoài sẽ sớm bị cạn kiệt, dẫn đến ICP tăng vọt theo đường cong hàm mũ.
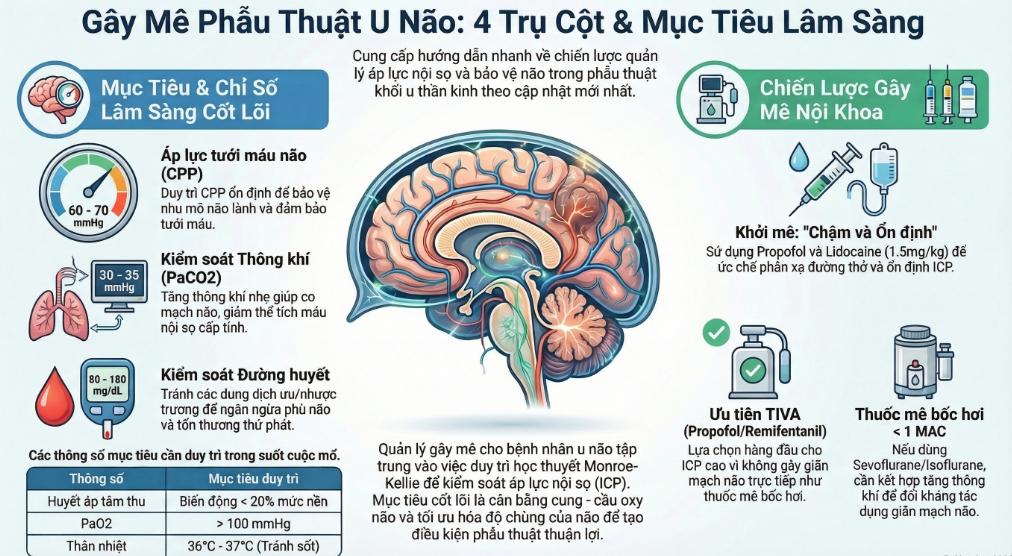
Áp lực tưới máu não (CPP – Cerebral Perfusion Pressure)
Công thức cốt yếu:
-
Ngưỡng đích 2025: Duy trì CPP trong khoảng 60-70 mmHg.
-
Quá thấp (< 50 mmHg): Nguy cơ thiếu máu cục bộ.
-
Quá cao (> 70 mmHg): Nguy cơ phù não do vận mạch và ARDS.
Mất khả năng tự điều hòa (Autoregulation)
Trong TBI nặng, đường cong tự điều hòa mạch máu não bị dịch chuyển sang phải hoặc bị mất hoàn toàn. Khi đó, lưu lượng máu não (CBF) phụ thuộc tuyến tính vào huyết áp tâm thu. Điều này giải thích tại sao việc duy trì huyết áp ổn định là yếu tố sống còn.
3. Theo dõi lâm sàng và cận lâm sàng
| Thông số | Giá trị mục tiêu (Target) | Ghi chú lâm sàng |
| ICP | < 22 mmHg | Ngưỡng bắt đầu can thiệp hồi sức nội khoa. |
| MAP | 80 – 90 mmHg | Cần thiết để duy trì CPP khi ICP tăng. |
| PaO2 | > 80 mmHg | Tránh tăng oxy máu quá mức (Hyperoxia) vì gây gốc tự do. |
| PaCO2 | 35 – 40 mmHg | Chỉ hạ xuống 30-32 mmHg khi có dấu hiệu thoát vị não cấp. |
| Đường huyết | 140 – 180 mg/dL | Tránh hạ đường huyết và tăng đường huyết quá mức. |
| Nhiệt độ | 36.0 – 37.0°C | Sốt làm tăng chuyển hóa não (CMRO2) khủng khiếp. |
Các quyết định thực chiến:
-
Kỹ thuật Khởi mê & Kiểm soát đường thở: Lựa chọn thuốc (Etomidate vs Propofol vs Ketamine) và trình tự đặt nội khí quản nhanh (RSI) trên bệnh nhân nghi ngờ chấn thương cột sống cổ.
-
Duy trì mê & Hồi sức trong mổ: Sử dụng dịch truyền (Lactate Ringer vs NaCl 0.9%), thuốc vận mạch và các biện pháp hạ ICP cấp thời (Manitol vs Saline ưu trương).
-
Hồi sức sau mổ & Tiên lượng: Tiêu chuẩn rút ống, kiểm soát an thần và các biến chứng ngoài thần kinh (Co giật, SIADH (Hội chứng SIADH tiết hormone chống bài niệu không thích hợp) là tình trạng cở thể sản xuất quá mức hormon ADH(vasopressin), gây giữ nước quá mức và hạ natri máu pha loãng), đái tháo nhạt.
1. Kỹ thuật Khởi mê & Kiểm soát đường thở:
Ở bệnh nhân chấn thương sọ não (TBI). Đây là giai đoạn cực kỳ nhạy cảm vì các thao tác can thiệp có thể làm thay đổi đột ngột áp lực nội sọ (ICP) và huyết áp.
Mục tiêu của quá trình khởi mê
Trong TBI, mục tiêu của chúng ta không chỉ là làm bệnh nhân ngủ mà còn phải:
-
Ổn định huyết động: Tránh tụt huyết áp để duy trì áp lực tưới máu não (CPP).
-
Kiểm soát ICP: Ngăn chặn sự tăng vọt ICP do phản xạ khi đặt nội khí quản.
-
Bảo vệ đường thở: Phòng ngừa hít sặc (bệnh nhân TBI thường được coi là có “dạ dày đầy”).
-
Bất động cột sống cổ: Luôn giả định có chấn thương cột sống cổ đi kèm cho đến khi có bằng chứng ngược lại.
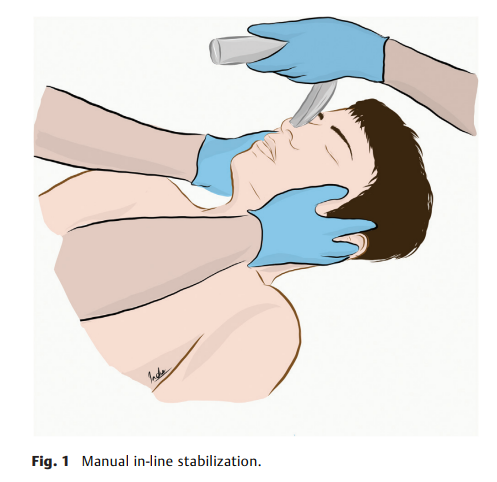
Trình tự khởi mê nhanh (RSI) có cải biên
Sách Clinical Anesthesia 10th 2025 nhấn mạnh việc sử dụng Manual In-Line Stabilization (MILS) – cố định cột sống cổ bằng tay – trong khi đặt ống.
Về thuốc khởi mê, chúng ta thường cân nhắc giữa các lựa chọn sau:
-
Propofol: Giảm chuyển hóa não (CMRO2) và ICP rất tốt, nhưng nguy cơ gây tụt huyết áp mạnh.
-
Etomidate: Thường được ưu tiên cho bệnh nhân có huyết động không ổn định vì ít ảnh hưởng đến huyết áp nhất.
-
Ketamine: Quan điểm hiện đại (2025) đã cởi mở hơn; Ketamine có thể dùng nếu bệnh nhân đang sốc, miễn là đường thở được kiểm soát tốt và không làm tăng CO2.
Để bắt đầu thảo luận chi tiết hơn về thực hành, theo bạn, trong trường hợp một bệnh nhân TBI đang bị hạ huyết áp (SBP < 90 mmHg), việc lựa chọn thuốc khởi mê nào sẽ giúp chúng ta đạt được sự cân bằng tốt nhất giữa việc hạ ICP và duy trì CPP?
Lựa chọn Etomidate là hoàn toàn chính xác cho kịch bản này.
Lý do Etomidate được ưu tiên trong sách Clinical Anesthesia 10th cho bệnh nhân chấn thương sọ não (TBI) có huyết động không ổn định là vì:
-
Ổn định huyết động: Nó ít gây ức chế cơ tim và không làm giãn mạch ngoại vi đáng kể, giúp bảo tồn Huyết áp động mạch trung bình (MAP).
-
Hiệu ứng trên não: Etomidate gây co mạch não, làm giảm Lưu lượng máu não (CBF) và dẫn đến giảm Áp lực nội sọ (ICP). Khi MAP được giữ vững và ICP giảm, chúng ta đạt được mục tiêu sống còn: Duy trì Áp lực tưới máu não (CPP).
-
Lưu ý: Tuy nhiên, lâm sàng chúng ta cần nhớ về tác dụng phụ gây ức chế tạm thời vỏ thượng thận (Adrenal suppression) sau một liều duy nhất.
Sau khi đã cho thuốc an thần khởi mê, bước tiếp theo trong quy trình Khởi mê nhanh (RSI) là làm liệt cơ để đặt nội khí quản thuận lợi, tránh các phản xạ như ho hay gồng mình (vốn sẽ làm tăng vọt ICP).
Để thực hiện RSI nhanh nhất, chúng ta thường cân nhắc giữa hai loại thuốc giãn cơ. Theo bạn, giữa Succinylcholine và Rocuronium (liều cao 1.2 mg/kg), loại nào thường gây tranh cãi hơn trong TBI vì lo ngại có thể làm tăng nhẹ ICP trong thời gian ngắn?
Succinylcholine là thuốc thường gây tranh cãi nhất trong bối cảnh này!
Lý do là vì Succinylcholine có thể gây ra các rung giật cơ (fasciculations), dẫn đến tăng nhẹ áp lực tĩnh mạch trung ương và từ đó làm tăng áp lực nội sọ (ICP). Tuy nhiên, các tài liệu hiện đại như Clinical Anesthesia 10th chỉ ra rằng nếu chúng ta cho thuốc an thần (induction agents) đủ liều trước đó, sự gia tăng ICP này thường không đáng kể so với lợi ích của việc kiểm soát đường thở cực nhanh.
Nếu có chống chỉ định với Succinylcholine (như nguy cơ tăng kali máu ở giai đoạn muộn của chấn thương), Rocuronium liều cao (1.2 mg/kg) là lựa chọn thay thế hoàn hảo để đạt điều kiện đặt ống nhanh tương đương.
Bước tiếp theo: Tối ưu hóa phản xạ đặt ống
Để ngăn chặn hoàn toàn sự tăng vọt ICP do kích thích giao cảm khi đưa đèn đặt nội khí quản vào, bác sĩ thường sử dụng các thuốc hỗ trợ (Pre-treatment) trước khi khởi mê khoảng 2-3 phút.
Một loại thuốc tê tại chỗ rất phổ biến, khi dùng đường tĩnh mạch, có khả năng làm giảm đáp ứng giao cảm và ổn định màng tế bào thần kinh. Theo bạn, thuốc đó là gì?
Đó là Lidocaine.
Tiêm tĩnh mạch Lidocaine (1 – 1.5 mg/kg) khoảng 2-3 phút trước khi đặt nội khí quản là một kỹ thuật kinh điển để làm giảm phản xạ ho và đáp ứng giao cảm (như nhịp nhanh, tăng huyết áp). Điều này cực kỳ quan trọng vì nó giúp ngăn chặn sự gia tăng ICP đột ngột khi chúng ta thao tác với đèn soi thanh quản.
Sau khi đã đặt ống thành công và ổn định đường thở, chúng ta sẽ chuyển sang giai đoạn tiếp theo: Duy trì mê và Hồi sức trong mổ.
2. Duy trì mê & Hồi sức trong mổ:
Chiến lược Duy trì mê
Trong giai đoạn này, mục tiêu của chúng ta là duy trì sự cân bằng giữa việc cung cấp đủ oxy và giảm nhu cầu tiêu thụ oxy của não (CMRO2).
Người gây mê chúng ta thường phải lựa chọn giữa hai phương pháp chính:
-
Thuốc mê đường hô hấp (Volatile anesthetics): Như Sevoflurane hoặc Isoflurane.
-
Gây mê tĩnh mạch tổng quát (TIVA): Thường sử dụng Propofol kết hợp với Opioid (như Remifentanil hoặc Sufentanil).
Theo bạn, tại sao việc sử dụng liều cao thuốc mê đường hô hấp (ví dụ > 1.0 MAC) lại có thể gây lo ngại đối với một bệnh nhân đang có tình trạng tăng áp lực nội sọ (ICP)?
Cơ chế đằng sau hiện tượng này là sự giãn mạch não trực tiếp do thuốc mê nhóm halogen gây ra. Ở liều thấp (dưới 0.5 – 1 MAC), thuốc làm giảm chuyển hóa não (CMRO2), dẫn đến co mạch não theo cơ chế ghép cặp (coupling). Tuy nhiên, khi vượt quá ngưỡng 1 MAC, tác dụng giãn mạch trực tiếp của thuốc sẽ thắng thế, làm tăng thể tích máu trong hộp sọ và kéo theo tăng ICP.
Để đối phó với tình trạng này trong thực hành lâm sàng, chúng ta thường có hai chiến lược chính:
-
Gây mê tĩnh mạch hoàn toàn (TIVA): Sử dụng Propofol vì nó làm giảm cả CMRO2 và lưu lượng máu não (CBF), giúp hạ ICP.
-
Chiến lược phối hợp: Sử dụng liều thấp thuốc mê bốc hơi (< 1 MAC) kết hợp với một biện pháp hỗ trợ để gây co mạch não bù trừ.
Theo bạn, chúng ta có thể chủ động điều chỉnh thông số nào trên máy thở để gây co mạch não, từ đó giúp “trung hòa” bớt tác dụng giãn mạch của thuốc mê bốc hơi?
Điều chỉnh Thông khí phút (Minute Ventilation – VE) là phương pháp chính để kiểm soát nồng độ CO2, từ đó điều tiết lưu lượng máu não (CBF) và áp lực nội sọ (ICP).
Mối quan hệ này được xác định bởi công thức:
(Trong đó RR là tần số thở và VT là thể tích lưu thông)
Trong hồi sức thần kinh, chúng ta tác động vào RR dựa trên nguyên lý: Thông khí phế nang tỉ lệ nghịch với phân áp CO2 trong máu động mạch (PaCO2).
Tác động của EtCO2 lên não bộ
-
Khi EtCO2 tăng (> 45 mmHg): Gây giãn mạch não, tăng thể tích máu nội sọ, dẫn đến tăng ICP.
-
Khi EtCO2 giảm (< 30-35 mmHg): Gây co mạch não. Nếu giảm quá mức (Hyperventilation) sẽ gây thiếu máu cục bộ (Ischemia) do dòng máu não bị cắt giảm quá nhiều.
Mục tiêu EtCO2 35 – 45 mmHg (thường tương ứng với PaCO2 ≅ 35 – 40 mmHg) giúp duy trì lưu lượng máu não ổn định nhất. Thông thường, tần số thở khởi đầu ở người lớn được đặt khoảng 10 – 14 lần/phút.
Hãy xét một tình huống lâm sàng: Bệnh nhân đang được phẫu thuật với tần số thở máy là 12 lần/phút, nhưng chỉ số EtCO2 hiện báo 52 mmHg (vượt ngưỡng mục tiêu).
Theo bạn, để đưa chỉ số EtCO2 này quay trở lại vùng an toàn (35 – 45 mmHg), chúng ta cần điều chỉnh tần số thở (RR) tăng lên hay giảm xuống?
Tăng RR.
Khi chúng ta tăng tần số thở (RR), thông khí phút (VE) sẽ tăng lên, giúp đào thải bớt CO2 ra khỏi cơ thể. Điều này dẫn đến giảm phân áp CO2 trong máu (PaCO2), gây co mạch não và làm giảm thể tích máu nội sọ, từ đó hạ ICP một cách nhanh chóng.
4. Liệu pháp Thẩm thấu (Osmotic Therapy)
Khi các biện pháp điều chỉnh thông khí và tư thế (đầu cao 30°) không đủ để kiểm soát ICP, bác sĩ lâm sàng thường sử dụng các dung dịch ưu trương để “rút” nước từ nhu mô não vào lòng mạch theo nguyên lý thẩm thấu.
Theo Clinical Anesthesia 10th (2025), hai tác nhân chính được sử dụng là:
-
Mannitol (20%): Hoạt động qua hai cơ chế. Đầu tiên, nó làm giảm độ nhớt của máu (rheology) giúp cải thiện dòng chảy, sau đó mới đến tác dụng thẩm thấu để rút dịch. Liều thường dùng là 0.25 – 1 g/kg.
-
Nước muối ưu trương (Hypertonic Saline – HTS): Có nhiều nồng độ khác nhau như 3%, 7.5%, hoặc thậm chí 23.4%. HTS giúp kéo dịch ra khỏi tế bào não và còn có lợi ích trong việc ổn định huyết động.
Lựa chọn trên lâm sàng
Mỗi loại thuốc đều có đặc điểm sinh lý riêng biệt cần lưu ý. Giả sử bệnh nhân chấn thương sọ não của chúng ta bị đa chấn thương kèm theo mất máu, dẫn đến tình trạng giảm thể tích tuần hoàn và huyết động không ổn định.
Theo bạn, giữa Mannitol (có tác dụng lợi niệu thẩm thấu mạnh, làm mất dịch qua nước tiểu) và Nước muối ưu trương (giúp giữ nước lại trong lòng mạch), loại nào sẽ tiềm ẩn nhiều nguy cơ gây tụt huyết áp hơn cho bệnh nhân này?
Mannitol tiềm ẩn nguy cơ gây tụt huyết áp cao hơn trong trường hợp này.
Lý do là vì Mannitol hoạt động như một chất lợi niệu thẩm thấu mạnh. Sau khi kéo dịch từ nhu mô não vào lòng mạch, nó nhanh chóng được đào thải qua thận và kéo theo một lượng nước lớn ra ngoài nước tiểu, làm trầm trọng thêm tình trạng thiếu dịch toàn thân.
Ngược lại, Nước muối ưu trương (HTS) không chỉ rút dịch từ não mà còn giúp giữ nước lại trong lòng mạch (nếu hàng rào máu não còn nguyên vẹn), đóng vai trò như một chất làm tăng thể tích tuần hoàn, giúp ổn định huyết áp cho bệnh nhân đang bị sốc.
5. Hồi sức sau mổ và Kiểm soát biến chứng
Chúng ta đã hoàn thành giai đoạn trong mổ. Sau khi phẫu thuật lấy máu tụ hoặc giải ép hoàn thành, bệnh nhân sẽ được chuyển đến khoa Hồi sức tích cực (ICU) thần kinh.
Giai đoạn này đòi hỏi sự theo dõi sát sao để phát hiện các biến chứng nội tiết và chuyển hóa, vốn rất thường gặp sau chấn thương vùng hạ đồi – tuyến yên.
Một trong những biến chứng thường gặp nhất là sự rối loạn bài tiết Hormone chống bài niệu (ADH), dẫn đến những thay đổi nghiêm trọng về nồng độ Natri máu.
Bạn có nhớ tên của hội chứng gây ra tình trạng hạ natri máu do cơ thể bài tiết quá nhiều ADH (thường gặp sau TBI) là gì không?
Hội chứng CSWS (Cerebral Salt Wasting Syndrome – Hội chứng mất muối do não).
Tới đây chúng ta đã có 2 hội chứng ( SIADH hội chứng do bài tiết quá nhiều ADH (Hormone chống bài niệu) và hội chứng CSWS (Cerebral Salt Wasting Syndrome – Hội chứng mất muối do não)) mà nếu đọc không kỹ sẽ gây ra sự nhầm lẫn trong lâm sàng thần kinh.
Cả hai đều gây hạ Natri máu, nhưng cơ chế và cách xử trí hoàn toàn khác nhau:
-
SIADH: Cơ thể giữ quá nhiều nước do thừa ADH, làm nồng độ Natri bị pha loãng. Bệnh nhân thường ở trạng thái đẳng tích hoặc thừa dịch.
-
CSWS: Thận không giữ được Natri (thường do các yếu tố bài tiết niệu từ não), kéo theo mất nước qua nước tiểu. Bệnh nhân bị hạ Natri kèm theo giảm thể tích tuần hoàn nghiêm trọng.
Việc phân biệt đúng hai hội chứng này là “sống còn” vì điều trị SIADH là hạn chế dịch, trong khi điều trị CSWS lại là bù dịch và bù muối liều cao.
Để phân biệt chúng tại giường bệnh, theo bạn, chỉ số lâm sàng nào phản ánh tình trạng dịch (volume status) của bệnh nhân (ví dụ: áp lực tĩnh mạch trung ương CVP, độ căng da, hoặc lượng nước tiểu) sẽ là chìa khóa quan trọng nhất?
Phân tích CVP (Central Venous Pressure – Áp lực tĩnh mạch trung ương) chính là “chìa khóa” thực chiến để bác sĩ lâm sàng phân biệt SIADH và CSWS, vì đây là thông số phản ánh trực tiếp tình trạng tiền gánh và thể tích tuần hoàn.
Trong bối cảnh chấn thương sọ não, việc xác định bệnh nhân đang thừa dịch hay thiếu dịch sẽ quyết định hoàn toàn hướng xử trí.