Hướng dẫn chi tiết gây mê hồi sức trong phẫu thuật khối u não. Cập nhật chiến lược quản lý áp lực nội sọ, bảo vệ não và kỹ thuật TIVA dựa trên Clinical Anesthesia 10th Ed 2025.
1. Thách thức trong Gây mê Phẫu thuật Thần kinh
Gây mê cho bệnh nhân có khối u ở não không chỉ đơn thuần là duy trì trạng thái vô cảm mà là một cuộc chiến cân não để bảo vệ nhu mô não lành. Mục tiêu cốt lõi là duy trì sự cân bằng giữa cung và cầu oxy não, tối ưu hóa áp lực tưới máu não (CPP) và tạo điều kiện phẫu thuật thuận lợi thông qua việc kiểm soát độ chùng của não (brain relaxation).
Theo học thuyết Monroe-Kellie, hộp sọ là một khoang kín với thể tích không đổi. Sự xuất hiện của khối u làm tăng thể tích thành phần thứ tư, buộc các thành phần còn lại (máu và dịch não tủy) phải thích nghi. Khi cơ chế bù trừ thất bại, áp lực nội sọ (ICP) sẽ tăng vọt, đe dọa trực tiếp đến tính mạng bệnh nhân.
2. Đánh giá tiền mê và Chuẩn bị bệnh nhân
Việc đánh giá tiền mê cần tập trung vào các dấu hiệu tăng áp lực nội sọ (TALNS) và các rối loạn chức năng thần kinh khu trú.
-
Đánh giá tri giác: Sử dụng thang điểm Glasgow (GCS). Lưu ý các dấu hiệu thần kinh thực vật (tam chứng Cushing: huyết áp tăng, mạch chậm, rối loạn nhịp thở).
-
Hình ảnh học: Phân tích phim CT/MRI để xác định độ lệch đường giữa (> 0.5 cm là nguy cơ cao), tình trạng phù não quanh u và kích thước hệ thống não thất.
-
Thuốc đang sử dụng:
-
Corticosteroids: (thường là Dexamethasone) để giảm phù não vận mạch.
-
Thuốc chống động kinh: Cần lưu ý tương tác thuốc với thuốc giãn cơ và thuốc mê (ví dụ: Phenytoin làm tăng chuyển hóa thuốc giãn cơ không khử cực).
-
-
Rối loạn điện giải: Đặc biệt là Natri máu (hội chứng SIADH hoặc CSW thường gặp trong u vùng yên/vùng hạ đồi).
3. Mục tiêu Gây mê trong Phẫu thuật Khối u não
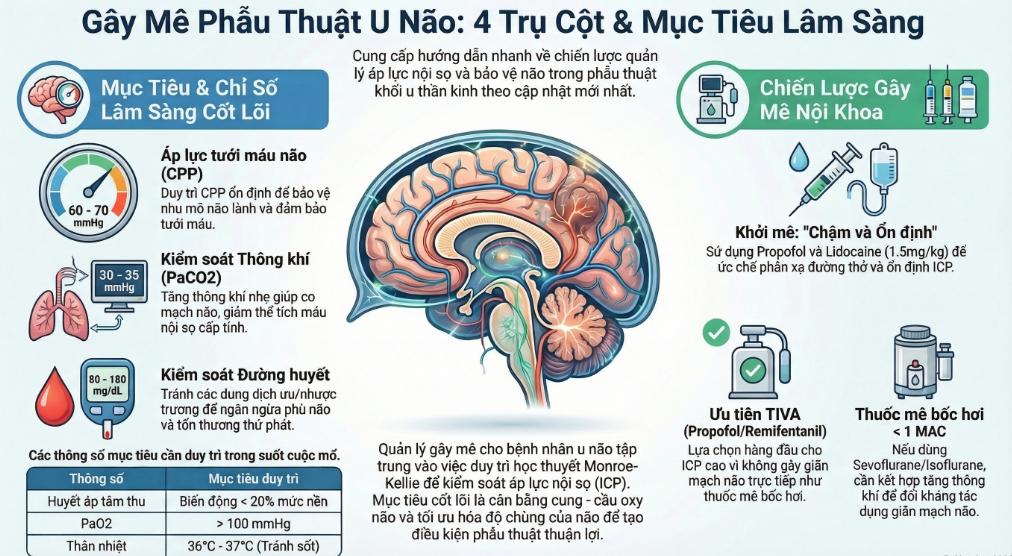
Theo Clinical Anesthesia 10th Edition, chiến lược GMHS xoay quanh 4 trụ cột:
-
Duy trì $CPP$ ổn định: $CPP = MAP – ICP$. Mục tiêu $CPP$ thường duy trì từ 60 – 70 mmHg.
-
Tối ưu hóa độ chùng của não: Giúp phẫu thuật viên tiếp cận khối u mà không cần kéo vén não quá mức.
-
Khởi mê và thoát mê êm dịu: Tránh các kích thích làm tăng đột ngột $ICP$ hoặc gây xuất huyết sau mổ.
-
Tạo điều kiện theo dõi thần kinh: (Nếu có sử dụng MEP, SSEP).
4. Chiến lược Quản lý Gây mê
4.1. Khởi mê: Giai đoạn nhạy cảm nhất
Nguyên tắc là “đi chậm và ổn định”. Tránh tăng huyết áp phản xạ khi đặt nội khí quản và tránh tụt huyết áp làm giảm tưới máu não.
-
Thuốc mê tĩnh mạch: Propofol là lựa chọn ưu tiên vì khả năng giảm chuyển hóa oxy não (CMRO2) đồng bộ với giảm dòng máu não (CBF), giúp giảm ICP.
-
Thuốc giảm đau: Remifentanil hoặc Sufentanil liều cao giúp làm mất phản xạ đường thở khi đặt nội khí quản.
-
Lidocaine 1.5 mg/kg tiêm tĩnh mạch 3 phút trước khi đặt nội khí quản được khuyến cáo để ổn định ICP.
4.2. Duy trì mê: TIVA hay Thuốc mê bốc hơi?
Đây vẫn là chủ đề thảo luận sôi nổi. Tuy nhiên, Clinical Anesthesia 2025 nhấn mạnh:
-
TIVA (Total Intravenous Anesthesia) với Propofol/Remifentanil: Thường được ưu tiên trong các trường hợp có $ICP$ cao vì không gây giãn mạch não trực tiếp.
-
Thuốc mê đường hô hấp (Isoflurane, Sevoflurane): Có thể sử dụng ở liều dưới 1 MAC. Cần lưu ý hiện tượng “giãn mạch não” gây tăng CBF nếu dùng liều cao. Nên kết hợp với tăng thông khí nhẹ để đối kháng tác dụng giãn mạch.
4.3. Kiểm soát thông khí
Duy trì PaCO2 ở mức 30 – 35 mmHg (tăng thông khí nhẹ) là biện pháp hiệu quả để gây co mạch não và giảm thể tích máu nội sọ cấp tính. Tránh PaCO2 < 25 mmHg vì có thể gây thiếu máu não cục bộ.
5. Quản lý dịch truyền và Liệu pháp thẩm thấu
-
Dịch truyền: Tránh các dịch nhược trương (như Glucose 5%, NaCl 0.45%) vì sẽ làm trầm trọng thêm tình trạng phù não. NaCl 0.9% là dịch nền tiêu chuẩn.
-
Mannitol (0.25 – 1 g/kg): Nên dùng sớm, thường là lúc bắt đầu rạch da hoặc theo yêu cầu của phẫu thuật viên. Lưu ý theo dõi áp lực thẩm thấu máu (không nên vượt quá 320 mOsm/kg).
-
Saline ưu trương (3%): Ngày càng được ưa chuộng hơn Mannitol trong các trường hợp bệnh nhân có huyết áp thấp hoặc cần giảm ICP nhanh.
6. Thoát mê và Chăm sóc Hậu phẫu
Mục tiêu là bệnh nhân tỉnh táo nhanh để đánh giá thần kinh ngay tại phòng mổ.
-
Kiểm soát huyết áp: Tránh hiện tượng tăng huyết áp dội ngược khi rút ống (nguy cơ gây máu tụ hố mổ). Labetalol hoặc Nicardipine thường được sử dụng.
-
Dự phòng nôn và buồn nôn (PONV): Rất quan trọng vì nôn làm tăng đột ngột áp lực nội sọ.
Bảng tóm tắt các thông số mục tiêu (Target Parameters)
| Thông số | Mục tiêu lâm sàng |
| Huyết áp trung bình (MAP) | Duy trì ổn định, tránh biến động > 20% mức nền |
| Áp lực tưới máu não (CPP) | 60 – 70 mmHg |
| PaCO2 | 30 – 35 mmHg |
| PaO2 | > 100 mmHg |
| Đường huyết | 80 – 180 mg/dL (Tránh ưu trương/nhược trương) |
| Thân nhiệt | 36°C – 37°C (Tránh sốt) |
7. Kết luận
Gây mê hồi sức cho bệnh nhân khối u não đòi hỏi sự hiểu biết sâu sắc về sinh lý bệnh thần kinh. Việc áp dụng các tiến bộ trong theo dõi huyết động và các kỹ thuật gây mê tĩnh mạch hiện đại theo hướng dẫn của Clinical Anesthesia 10th Edition sẽ giúp tối ưu hóa kết cục lâm sàng, giảm thiểu biến chứng và đẩy nhanh quá trình hồi phục cho bệnh nhân.
MINH HÙNG. NGUYỄN
Tài liệu tham khảo:
-
Barash, P. G., et al. (2025). Clinical Anesthesia (10th ed.). Lippincott Williams & Wilkins.
Từ khóa SEO: Gây mê u não, Clinical Anesthesia 10th edition, áp lực nội sọ, TIVA trong phẫu thuật thần kinh, bảo vệ não.