Câu hỏi đặt ra:
1. Theo bạn, việc lựa chọn tần suất đo (Cycle time) như thế nào là hợp lý để vừa đảm bảo theo dõi sát bệnh nhân, vừa tối thiểu hóa nguy cơ tai biến trong một ca phẫu thuật thông thường?

Việc cá thể hóa tần suất đo dựa trên phân loại ASA và tính chất phẫu thuật là nguyên tắc vàng để vừa đảm bảo an toàn, vừa tránh các tai biến cơ học do bao đo gây ra.
2. Theo bạn, ngoài yếu tố thời gian mổ kéo dài, những thay đổi cụ thể nào về mặt huyết động (hemodynamics) của bệnh nhân ngay trên bàn mổ sẽ là “tín hiệu” bắt buộc kíp gây mê phải thiết lập đường đo IBP ngay lập tức để đảm bảo tưới máu các cơ quan đích?
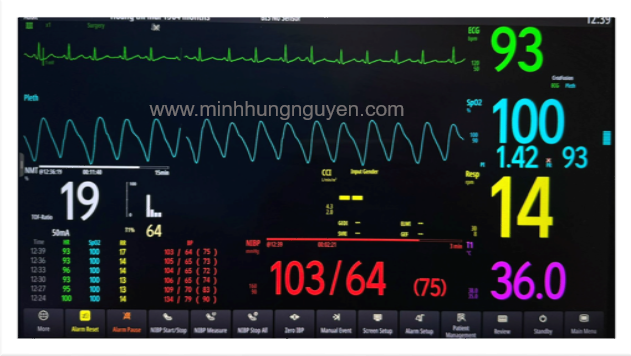
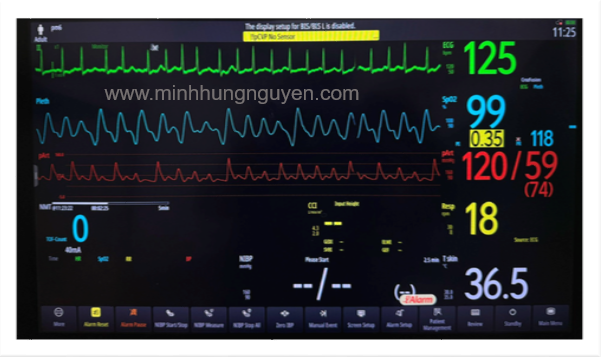
Ngoài yếu tố thời gian mổ kéo dài; Tôi biết bạn sẽ liệt kê những thay đổi huyết động cụ thể như: MAP dưới 50mmH kéo dài, những phẫu thuật gây mất máu ào ạt gây tụt huyết áp nhanh mà việc đo huyết áp động mạch không xâm lấn (NIBP) không thể hiện kịp thời như vỡ phình động mạch chủ bụng. Phẫu thuật u tủy thượng thận làm tăng tiết catecholamine gây tăng huyết áp nhanh liên tục mà người gây mê cần kiếm soát, bệnh nhân sử dụng thuốc vận mạch… Và đúng vậy. Đó đều là những tình huống “vàng” mà việc chuyển sang Huyết áp động mạch xâm lấn (IBP) là bắt buộc để đảm bảo an toàn tính mạng cho bệnh nhân.
Trong cuốn Clinical Anesthesia 10th, các tác giả nhấn mạnh rằng việc chuyển sang theo dõi huyết áp động mạch xâm lấn (IBP) không chỉ dựa vào thời gian mổ mà còn dựa vào nhu cầu theo dõi beat-to-beat (từng nhịp tim) và khả năng lấy mẫu khí máu động mạch liên tục.
Chúng ta có thể hệ thống hóa các tình huống này vào 3 nhóm nhu cầu chính theo Clinical Anesthesia 10th:
-
Biến động huyết áp nhanh và cực đoan: Như trong phẫu thuật u tủy thượng thận (Pheochromocytoma). Sự phóng thích Catecholamine đột ngột có thể đẩy huyết áp lên rất cao trong vài giây, rồi tụt dốc ngay sau khi thắt mạch máu nuôi khối u.
-
Tình trạng giảm tưới máu nặng: Khi MAP < 50 mmHg hoặc trong sốc mất máu cấp (vỡ phình ĐM chủ), dòng chảy ngoại vi rất yếu. Lúc này, bao đo NIBP khó có thể cảm nhận được dao động thành mạch.
-
Nhu cầu điều chỉnh thuốc vận mạch/giãn mạch “từng giây”: Khi sử dụng các thuốc như Noradrenaline, Nitroglycerin hay Sodium Nitroprusside truyền tĩnh mạch liên tục, kíp gây mê cần nhìn thấy sự thay đổi huyết áp ngay lập tức sau mỗi lần chỉnh liều.
Dưới đây là bảng so sánh:
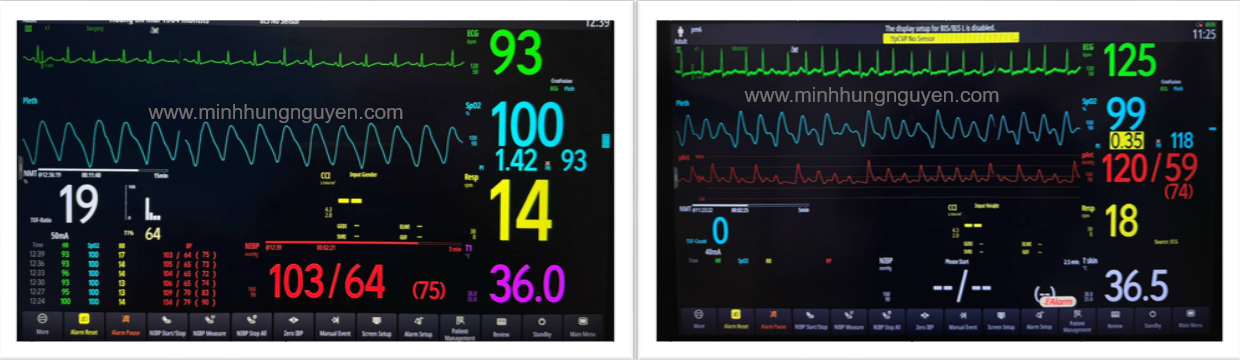
| Đặc điểm | Theo dõi NIBP (Không xâm lấn) | Theo dõi IBP (Xâm lấn) |
| Tần suất | Ngắt quãng (thường 3-5 phút/lần) | Liên tục (hiển thị sóng huyết áp) |
| Đối tượng | ASA I-II, phẫu thuật ít xâm lấn | ASA III-IV, phẫu thuật lớn, đa chấn thương |
| Độ chính xác | Giảm khi HA quá thấp hoặc loạn nhịp | Cao, phản ánh trực tiếp áp lực nội mạch |
| Ưu điểm | Dễ thực hiện, ít biến chứng nặng | Theo dõi sát áp lực tưới máu, lấy máu xét nghiệm dễ dàng |
3. Trong tình trạng sốc nặng hoặc co mạch ngoại vi mạnh, phương pháp dao động (Oscillometry) của máy NIBP thường có xu hướng cho kết quả cao hơn so với thực tế (overestimate).
Theo bạn, tại sao khi mạch ngoại vi co thắt quá mức, các thuật toán dựa trên dao động của bao đo lại dễ bị sai lệch như vậy?
Đây chính là hiện tượng “Stiffness Bias” (Sai số do độ cứng thành mạch)
Khi bệnh nhân rơi vào trạng thái sốc hoặc co mạch bù trừ mạnh mẽ:
-
Tín hiệu bị nhiễu: Các dao động (oscillations) truyền đến bao đo trở nên rất nhỏ và yếu. Thuật toán của máy phải “gồng mình” để lọc tín hiệu giữa các nhiễu nền.
-
Điểm rơi MAP bị lệch: Máy thường xác định MAP ở điểm có biên độ dao động lớn nhất. Tuy nhiên, khi thành mạch co thắt cực độ, nó trở nên ít đàn hồi hơn. Máy cần một áp lực bao đo cao hơn thực tế để làm xẹp động mạch và tìm ra điểm dao động đó, dẫn đến kết quả MAP bị đẩy lên cao giả tạo.
-
Hệ lụy: SBP và DBP (vốn được suy diễn từ MAP) sẽ sai dây chuyền. Điều này cực kỳ nguy hiểm vì kíp gây mê có thể lầm tưởng huyết áp vẫn “ổn” trong khi tưới máu mô thực tế đang ở mức báo động.
Bước vào năm 2025, công nghệ NIBP không còn chỉ là việc “bơm và xả” đơn thuần. Những cập nhật trong Clinical Anesthesia 10th cho thấy một sự chuyển dịch mạnh mẽ sang việc sử dụng trí tuệ nhân tạo (AI) và phân tích hình dạng sóng để khắc phục những điểm yếu cố hữu của phương pháp dao động truyền thống.
Dưới đây là những điểm cốt lõi về công nghệ NIBP thế hệ mới:
1. Phân tích hình thái sóng dao động (OWA – Oscillometric Waveform Analysis)
Thay vì chỉ xác định điểm có biên độ lớn nhất để tìm MAP, các thuật toán mới phân tích toàn bộ hình dạng của từng xung dao động.
-
Cơ chế: Khi mạch máu co thắt (vasoconstriction), độ dốc và diện tích dưới đường cong của sóng dao động thay đổi.
-
Lợi ích: Thuật toán OWA có thể nhận diện được “dấu vân tay” của tình trạng co mạch và tự động điều chỉnh hệ số nhân để đưa ra kết quả sát với huyết áp trung tâm hơn, giảm thiểu hiện tượng “cao giả” mà chúng ta đã thảo luận.
2. Thuật toán học sâu (Deep Learning Algorithms)
Các máy monitor cao cấp hiện nay tích hợp các mạng thần kinh nhân tạo được huấn luyện trên hàng triệu dữ liệu đối chiếu giữa NIBP và IBP (xâm lấn).
-
Xử lý nhiễu: AI có khả năng bóc tách tín hiệu mạch thực sự ra khỏi các nhiễu do cử động của bệnh nhân hoặc rung cơ, vốn là “kẻ thù” của NIBP truyền thống.
-
Bù trừ áp lực: Trong trạng thái tưới máu thấp (low perfusion), AI sẽ dự đoán mức độ sai lệch dựa trên các biến số lâm sàng khác để đưa ra cảnh báo hoặc kết quả hiệu chỉnh.
3. Xu hướng Theo dõi liên tục không xâm lấn (cNIBP)
Đây là bước tiến xa hơn của NIBP truyền thống, sử dụng các công nghệ như:
-
Volume Clamp (Kẹp thể tích): Sử dụng bao đo nhỏ ở ngón tay phối hợp với cảm biến quang học để duy trì thể tích động mạch không đổi, từ đó suy ra huyết áp liên tục theo từng nhịp tim.
-
Applanation Tonometry (Áp kế phẳng): Cảm biến đặt trên động mạch quay để ghi lại dạng sóng áp lực mà không cần bơm bao đo liên tục.
Bảng so sánh công nghệ:
| Đặc điểm | NIBP Truyền thống (2015-2020) | NIBP Thế hệ mới (Cập nhật 2025) |
| Phương pháp | Tìm biên độ đỉnh (Peak detection) | Phân tích hình thái sóng (OWA) |
| Xử lý tín hiệu | Bộ lọc thông thấp đơn giản | AI & Mạng thần kinh nhân tạo |
| Độ tin cậy khi co mạch | Thấp (thường cao giả) | Trung bình – Cao (có hiệu chỉnh) |
| Tính liên tục | Ngắt quãng | Tiến tới liên tục (cNIBP) |
Với những tiến bộ này, máy móc đang dần thu hẹp khoảng cách với các phương pháp xâm lấn. Tuy nhiên, theo bạn, dù công nghệ AI có thông minh đến đâu, tại sao trong những ca mổ “hồi sức trong mổ” (ví dụ: sốc mất máu nặng), các bác sĩ gây mê vẫn ưu tiên đường IBP (xâm lấn) thay vì tin tưởng hoàn toàn vào các thuật toán hiệu chỉnh này? 🤔
MINH HÙNG. NGUYỄN